增生治療是什麼?2026 費用行情、療程次數與各類藥劑比較
- 1. 增生治療是什麼?修復原理與適用症狀
- — 1. 增生療法的核心概念與修復機制
- — 2. 常見適應症與適用的關節部位
- 2. 增生治療費用大概多少?各類藥劑特色與價格區間比較
- — 1. 高濃度葡萄糖注射:費用較親民的基礎修復
- — 2. PRP高濃度血小板血漿:修復力升級的進階選擇
- — 3. 自體骨髓萃取濃厚液(BMC):另一種進階再生選項
- — 4. 羊膜或絨毛膜萃取物:
- — 四種主要增生藥劑的核心差異與2026年業界常見區間費用
- — 那玻尿酸呢?
- 3. 增生治療需要打幾次?影響療效與復原時間的3個關鍵
- — 1. 建議的施打次數與標準恢復期程
- — 2. 增生治療無效的常見原因解析
- — 3. 修復期的關鍵營養補充指南
- 4. 什麼狀況該立刻看醫師?增生治療 vs 手術的決策建議
- 5. 許哲維院長強調:治療前後注意事項與副作用風險
- — 1. 治療前的評估與準備
- — 2. 術後的照護邏輯
- — 3. 常見副作用與禁忌症
- 6. 台北維醫診所如何解決增生治療反覆發作的問題?
- — 1. 怕白花錢打沒效,高解析度超音波導引精準注射
- — 2. 怕術後不知如何照顧,一站式專屬復健與運動處方
- — 3. 怕單一療法不夠全面,結合周全性增生注射與功能醫學
- 7. 常見問題
- — Q1:增生治療會痛嗎?
- — Q2:健保有給付增生治療嗎?
- — Q3:打完增生治療可以運動嗎?
- — Q4:增生治療有副作用嗎?
- — Q5:哪些人不適合打增生治療?
增生治療是什麼?修復原理與適用症狀
復健做了三個月,症狀依然反覆。打了兩次類固醇,效果頂多撐兩週。骨科醫師說再不改善就要考慮手術,但你心裡還是不確定,真的走到這一步了嗎?
很多人在這個階段第一次聽到增生治療這個詞,但身邊能說清楚的人不多,網路資訊又零散,讓人很難判斷這條路是否適合自己。
這篇文章會將原理、藥劑、費用與療程細節一次說清楚。
1. 增生療法的核心概念與修復機制
增生治療的邏輯很直接:透過注射刺激局部修復反應,作為慢性肌骨疼痛的一種輔助治療選項。
軟組織損傷後,如果血液循環不足,或受傷程度超過身體自癒閾值,組織往往會進入慢性發炎狀態,既沒有好好修好,又持續疼痛。增生療法就是透過將特定藥劑注射進受損的韌帶、肌腱、關節軟骨或關節囊,人工製造一個可控的局部發炎反應,重新啟動身體的修復反應,進而引導組織再生、強化軟組織結構,目標是改善部分因慢性軟組織損傷或關節周邊不穩定相關的疼痛與功能問題,但實際效果會因診斷、部位、嚴重度與後續復健而異。
目前主流資料都強調效果因疾病種類與個體差異而變動很大,不是所有部位、所有病人都一樣有效。
這跟類固醇的思路完全相反。類固醇的目的是壓制發炎,短期止痛,但對組織結構本身沒有幫助,長期甚至會造成組織弱化。增生治療則是借用發炎反應來觸發修復期,方向不同,適用情境也不同。
注射治療後的修復機制分三個階段進行:注射後數天的急性期,局部免疫細胞聚集,開始清除壞死組織;接下來進入增殖期,成纖維細胞分泌膠原蛋白,結構開始重建;最後是重塑期,新生組織逐漸成熟,韌帶或肌腱的強度慢慢恢復。這整個週期需要時間,這也是為什麼增生治療無法一針見效,療程設計必須配合生理修復時間軸。
2. 常見適應症與適用的關節部位
增生治療適用的範圍相當廣,美國骨科醫學會提到增生治療常被用於部分與慢性肌腱病、退化性關節疼痛及部分關節周邊不穩定相關的症狀:
-
脊椎相關: 下背痛、頸椎小面關節疼痛、薦髂關節不穩定、頸椎椎間盤突出、頸因性頭痛、頸痛、偏頭痛、巴劉氏症候群(頭痛/頭暈/耳鳴/鼻塞/眼窩痛)、顳顎關節痛、坐骨神經痛、髖關節痛、梨狀肌症候群。
-
上肢: 肩關節痛、肩關節不穩定、旋轉肌袖退化/撕裂、肩關節炎、肩夾擠症、五十肩、肩關節盂唇撕裂、胸廓出口症、網球肘、高爾夫肘、媽媽手、腱鞘囊腫、手指關節炎、腕關節炎、扳機指、三角軟骨損傷、腕隧道症。
-
下肢: 退化性膝關節炎、前/後十字韌帶損傷、半月軟骨損傷、髂脛束症、髕股疼痛症(髕骨軟化/髕骨外翻)、跑者膝、跳躍膝/臏腱炎、貝克氏囊腫、足底筋膜炎、腳踝扭傷、慢性腳踝不穩定、姆趾外翻。
-
其他: 肋骨肋軟骨交界處疼痛、恥骨聯合不穩定。
台北維醫診所的許哲維院長認為,增生治療對關節不穩定造成的疼痛效果是可見的,在臨床實務上,上述患者仍需以病史詢問、理學檢查、觸診搭配X光、超音波或磁振造影評估不穩定處與傷處。這些關節周圍的韌帶或關節囊鬆弛,無法提供足夠的穩定性,導致關節在活動時反覆微創傷。
增生治療費用大概多少?各類藥劑特色與價格區間比較
了解增生療法是什麼之後,費用往往是許多人猶豫的關鍵。目前台灣的增生治療全數為自費療程,費用差異來自所使用的藥劑種類、注射部位數量與執行醫師的專業背景。
增生治療好貴這個印象有一部分來自資訊不透明。不同藥劑的費用差異可以達到五到十倍,適應症也不同,以下逐一說明。
1. 高濃度葡萄糖注射:費用較親民的基礎修復
高濃度葡萄糖增生療法是歷史最悠久的方式,也是相對費用最低的選項。通常使用15%至25%的高濃度葡萄糖水溶液,混合少量局部麻醉劑後注射至受損組織,透過滲透壓變化製造局部刺激,引發修復反應。
葡萄糖注射的效果雖然較緩和,但對於輕度至中度的韌帶鬆弛、肌腱病變,或作為PRP前的啟動療程,都有穩定的臨床實績。
單部位費用大約在大約在 2,000 至 5,000 元之間。以台北維醫診所的收費為例,顳顎關節(單側)2,000 元、手腕/手指 2,500 元、肩關節 3,500 元、頸部與下背部 5,000 元。
臨床上增生治療很少只處理單一關節。舉例來說,肩部疼痛的患者可能同時需要處理頸椎與手腕的問題,以維醫的計價方式,肩關節 3,500 元 + 頸部 5,000 元 + 手腕 2,500 元,一次療程費用大約 11,000 元。實際部位數量由醫師在評估後根據病情決定。
2. PRP高濃度血小板血漿:修復力升級的進階選擇
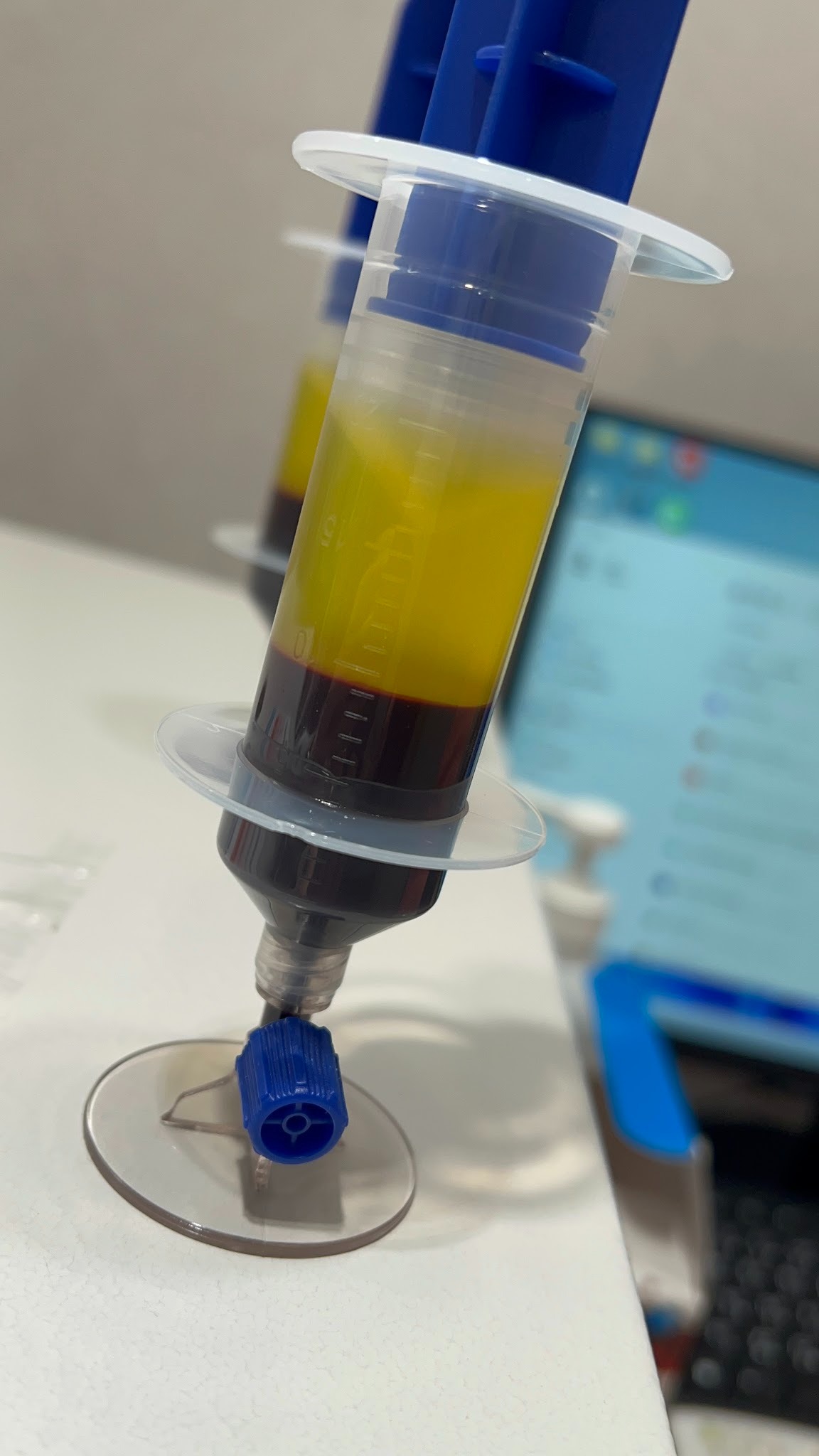
PRP是目前台灣最普遍的進階增生藥劑,屬於自體血小板注射。做法是抽取患者自身血液,離心分離出富含血小板的血漿後,再注射回受損部位。
PRP的核心優勢在於生長因子濃度高。血小板活化後會釋放多種生長因子,能有效促進細胞增殖、血管新生與膠原蛋白合成,PRP 在部分慢性肌腱病變與早期膝關節退化的研究中顯示優於其他注射治療,但不同病灶、不同製備方式與不同研究結果差異很大。
市面上許多單次離心的PRP血小板濃度僅達到基礎門檻,進階的二次離心大劑量高濃度PRP的血小板濃度可以達到標準PRP的數倍。另外很重要的是抽血量高製備的高劑量血小板對於反覆治療無效的患者,這個差異往往是療效分水嶺。
台北維醫診所的 PRP 注射為每支 18,000 元。實務上常見的做法是主要病灶使用 PRP,周邊關聯部位搭配葡萄糖注射,而非每個部位都用 PRP。費用會依實際組合方式而異,但並不是打了 PRP 就可以省略完整治療的其他部位——該處理的結構都要處理到,差別只在藥劑的選擇。
3. 自體骨髓萃取濃厚液(BMC):另一種進階再生選項
BMC 是從患者自身骨髓中萃取的濃厚液,含有豐富的生長因子與間質幹細胞,對於 PRP 反應不佳或損傷程度較嚴重的患者,是另一種可考慮的進階選擇。台北維醫診所的 BMC 注射為每組 25,000 元、兩組 40,000 元。BMC 的適應症、製備方式與臨床應用細節較多,我們會在後續專文中詳細說明。
4. 羊膜或絨毛膜萃取物:
對於關節軟骨嚴重磨損、PRP 反應不佳的患者,部分診所會使用羊膜、絨毛膜或其他周產期組織來源產品作為再生醫學相關治療選項。台灣目前已有產品,費用通常在 40,000 至 80,000 元附近,因耗材成本與製備要求較高,各診所報價差異也較大。
但目前不同產品的製程、法規地位與臨床證據差異很大,台北維醫診所目前尚未引進此類產品。我們建議有興趣的患者在接受前應確認產品來源、合法性,並與執行醫師充分溝通。
四種主要增生藥劑的核心差異與2026年業界常見區間費用
| 藥劑種類 | 主要成分 | 適用程度 | 修復機制 | 市面常見費用參考(單部位) |
|---|---|---|---|---|
| 高濃度葡萄糖 | 葡萄糖水 | 輕度至中度損傷 | 滲透壓刺激發炎修復 | 依部位 2,000–5,000 元 |
| PRP(標準) | 自體血小板血漿 | 中度損傷 | 生長因子促進修復 | 12,000–18,000 元 |
| PRP(大劑量高濃度二次離心) | 自體血小板血漿 | 中重度損傷 | 高濃度、大劑量生長因子 | 18,000–20,000 元 |
| BMC(自體骨髓萃取濃厚液) | 自體骨髓萃取物 | 中重度損傷 (特別是骨性結構受損) |
生長因子+間質幹細胞 | 25,000 元/組(詳見專文) |
| 羊膜或絨毛膜萃取物 | 異體周產期組織萃取 | 重度退化 | 提供組織再生鷹架與生長因子 | 維醫未引進(市場行情 40,000–80,000 元) |
從表中可以看出,費用與損傷嚴重程度大致呈正比。受傷或退化早期可以以葡萄糖增生注射為基礎,若效果不足或損傷較嚴重、退化較長期,可考慮使用PRP或骨髓等製劑,依據應根據損傷程度與過往治療反應來判斷。
如果您對門診、注射治療、物理治療、功能醫學的單項目費用有興趣,可以參考台北維醫診所的收費標準。
那玻尿酸呢?
玻尿酸注射雖然常被放在增生治療的討論中,但嚴格來說玻尿酸屬於潤滑補充,而非再生刺激,作用機制不同,適用情境也以退化性關節炎的症狀緩解為主,與增生療法的結構修復邏輯有本質差別。
玻尿酸在骨關節語境下最常提到的是健保給付的玻尿酸注射治療,用以潤滑關節、減少疼痛,但缺點是無法治療退化的根源——關節不穩定,而且在嚴重退化的關節中效果會遞減。
玻尿酸的分子量有差異,高分子量的玻尿酸除了潤滑關節,還可以誘發內生性玻尿酸的生成。在增生療法的應用裡,玻尿酸可作為骨架或容器,合併 PRP 注射,讓 PRP 的生長因子在關節內緩慢釋放,增強療效。
增生治療需要打幾次?影響療效與復原時間的3個關鍵
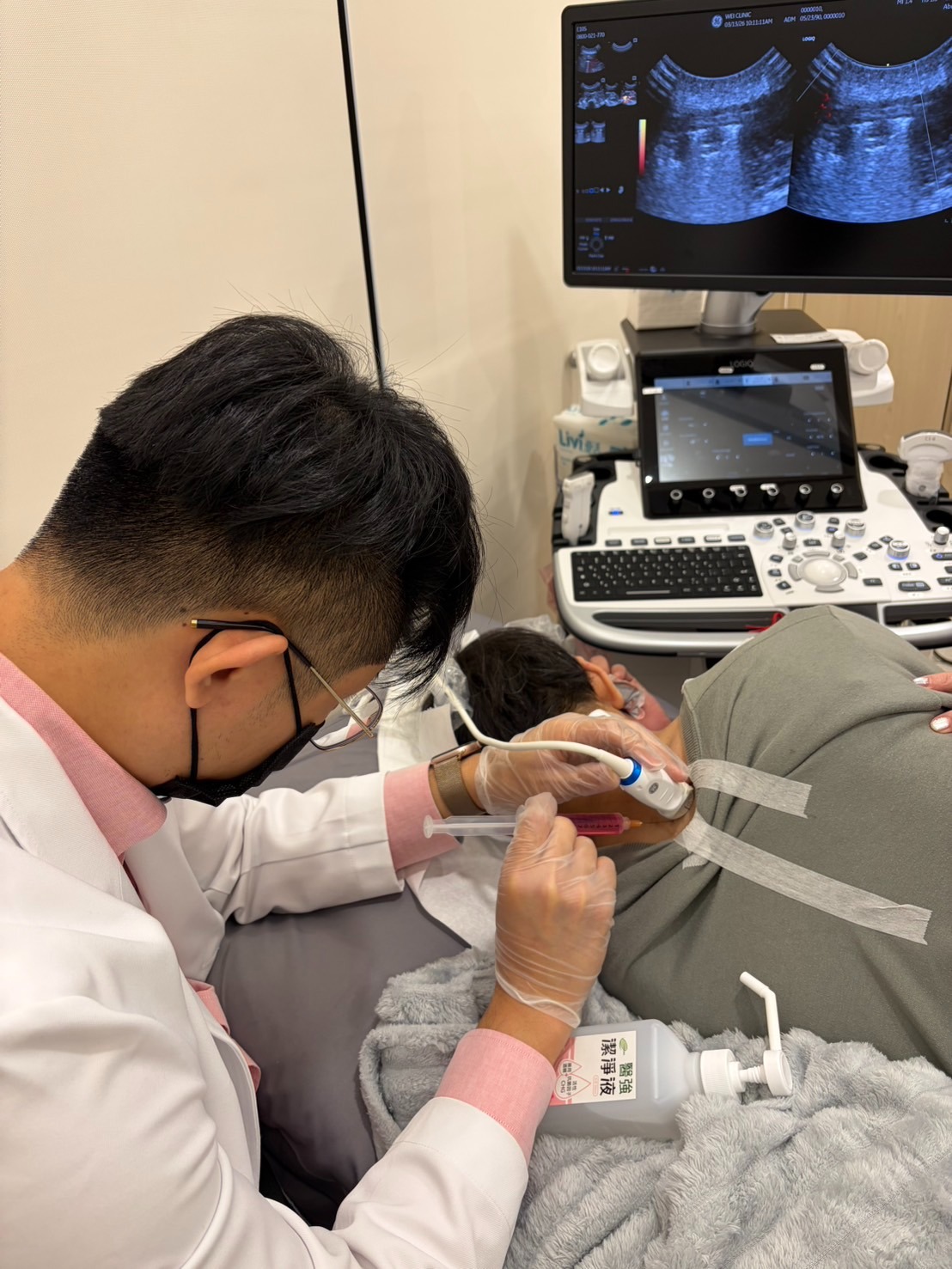
打一針就好嗎? 這是門診最常被問的問題之一,答案幾乎都是否定的。
1. 建議的施打次數與標準恢復期程
增生治療在業界有一個常見的療程框架叫做「333 原則」:每隔 3 週治療一次,每次治療最多 3 個部位,總共治療 3 次。這是一個方便溝通的通則,但實際執行仍然會依受傷程度、個人身體健康狀況、有無規律運動、有無慢性病、醫師注射技巧與使用的藥劑而調整。
在台北維醫診所,我們的做法是每 2 週回診追蹤,一般約 2 至 3 次即可完成一個療程階段。回診時醫師會重新評估修復進度,決定是否需要追加或調整。
間隔設計是配合身體的修復週期。急性期發炎反應約持續 3 至 5 天,增殖期約 2 至 4 週,重塑期可延續 3 至 6 個月。若太頻繁注射,上一次的修復反應還未完成又被打亂,反而干擾癒合。
這是為什麼增生治療的患者需要耐心,而不是打完兩週沒感覺就放棄。
2. 增生治療無效的常見原因解析
增生治療並非萬能,在某些情況下效果確實有限,而且往往是可以事先預見的問題:
診斷不精確:注射位置若沒有打到真正受損的組織,修復反應根本不會發生。徒手觸診定位有其侷限,超音波導引可提升部分注射的定位精準度,是否必要則依病灶部位與醫師評估而定。
組織退化過於嚴重:終末期關節炎、軟骨幾乎完全磨損的狀況,增生治療的修復潛力有限,外科手術會是更合適的選項。
系統性問題未處理:若患者本身有糖尿病控制不良、嚴重貧血、自體免疫疾病等系統性因素,組織修復能力受限,效果會大打折扣。
動作模式沒有改變:注射後組織開始修復,但患者持續使用造成損傷的動作模式,等於一邊修一邊破壞。這是很多人打了有效但一直復發的真正原因。增生治療解決的是結構損傷,若造成損傷的動作習慣或肌力不平衡未被處理,復發只是時間問題。
3. 修復期的關鍵營養補充指南
組織修復需要材料,術後的營養補充是影響療效的基本條件。
膠原蛋白的合成需要蛋白質與維生素C,修復期間建議提高優質蛋白質的攝取量,同時搭配富含維生素C的食物。維生素B群與鋅也參與組織修復過程中的代謝與細胞增殖,是容易被忽略但同樣重要的營養素。Omega-3脂肪酸有助調節發炎反應,讓急性期不過度延長,適度補充魚油或增加深海魚攝取都是可行方式。
治療後的前3至5天要避免大量服用非類固醇消炎藥(NSAID),這類藥物會壓制剛被啟動的發炎反應,可能抵消增生治療的效果。術後止痛若有需要,建議與執行醫師討論替代方案。
什麼狀況該立刻看醫師?增生治療 vs 手術的決策建議
若出現突發且明顯加劇的無力、麻木、走路困難、大小便控制異常、會陰部麻木(鞍部麻木),或伴隨外傷後劇烈疼痛、變形、無法承重等情況,應立即就醫,因為這類症狀可能代表嚴重神經壓迫、脊髓/馬尾症候群、骨折或肌腱/韌帶完全斷裂,其中馬尾症候群(一種因腰椎下部神經根受嚴重壓迫而導致的神經學急症)更屬於需要緊急處理的狀況。 若屬於慢性疼痛、反覆發炎、部分韌帶或肌腱損傷、早期退化性關節問題,且仍保有基本關節結構與功能,通常可先與醫師討論增生治療、PRP、復健與運動訓練等較保守的治療選項;但如果已經出現完全斷裂、明顯關節不穩、持續無力、反覆卡住或脫位、嚴重退化造成日常功能明顯受限,或經一段時間的保守治療後仍無法改善,則應進一步由骨科醫師評估是否需要手術。對於像 ACL、部分嚴重 PCL/MCL 傷害、肌腱自骨頭撕脫或完整斷裂等情況,手術往往是較明確的選項之一。
| 情況 | 偏向先評估增生治療 / PRP / 復健 | 偏向盡快看骨科醫師評估手術 |
|---|---|---|
| 疼痛型態 | 慢性疼痛、反覆發作、活動後加劇,但症狀仍可控制 | 劇烈疼痛、快速惡化,或影響日常生活到明顯無法承受 |
| 組織損傷程度 | 部分韌帶或肌腱損傷、早期退化、慢性發炎或過度使用傷害 | 完全斷裂、撕脫傷、明顯結構破壞,或影像顯示嚴重受損 |
| 關節穩定性 | 雖有痠痛或不適,但基本穩定性仍在 | 明顯關節不穩、反覆脫位、卡住、無法承重或功能喪失 |
| 神經症狀 | 沒有明顯麻木、無力或神經壓迫表現 | 出現持續惡化的無力、麻木、走路困難,甚至大小便異常、鞍部麻木時要立即就醫 |
| 保守治療反應 | 復健、藥物、注射後仍有改善空間,可繼續和醫師討論下一步 | 做過一段時間保守治療仍無效,且功能持續下降,就應評估是否改採手術 |
| 常見決策方向 | 先做較保守治療,觀察疼痛、功能與穩定性是否改善 | 若已是明顯結構性問題,手術通常比反覆注射更有機會處理核心問題 |
許哲維院長強調:治療前後注意事項與副作用風險
1. 治療前的評估與準備
在決定接受增生治療前,需要確認是否有凝血功能異常或正在使用抗凝血藥物,這類情況需要調整療程或暫停用藥。確認注射部位附近沒有活動性感染或皮膚破損。若計畫使用PRP,血紅素過低或血小板數量不足的患者,需要先改善血液狀況才能達到理想的濃度。
治療當天建議穿著寬鬆、方便暴露施打部位的衣物。若使用局部麻醉,注射後約1至2小時麻藥消退前,患部可能仍有麻木感。
2. 術後的照護邏輯
增生治療後要熱敷還是冰敷?急性期不建議冰敷。
冰敷的目的是壓制發炎,而增生治療的作用機制需要保留適度的發炎反應,讓修復得以進行。術後前48至72小時建議避免冰敷,若需要處理不適感,可用溫敷或輕度活動代替。少數患者若特別敏感,才會在治療後當天短暫冰敷。
一般葡萄糖注射後當天建議輕度活動即可,避免劇烈衝擊。PRP或羊膜萃取物術後需要稍長的靜養期,通常3至7天避免高強度訓練,之後根據修復進度逐步恢復。
3. 常見副作用與禁忌症
增生治療的副作用通常是可預期且短暫的:
-
注射後24至72小時的局部痠脹感,這是發炎修復反應的正常表現
-
注射部位短暫的紅腫或壓痛
-
少數情況下出現局部瘀青
嚴重副作用相對罕見,但以下幾類狀況需要在治療前與醫師充分討論:
有更適合的治療方式,不建議勉強使用增生治療的情況: 馬尾症候群、脊椎壓迫到脊髓、移位性骨折、嚴重關節退化等。這些並不是嚴格定義的「禁忌症」(意即對病人有害),而是指有更合適的治療選項——這類狀況建議轉介外科醫師評估手術。
一般注射治療通用的注意事項: 注射部位附近有活動性感染或皮膚狀況不佳,需要先處理後才能施打。這些注意事項適用於所有皮下注射、肌肉注射與關節注射,並非增生治療特有的禁忌。
特殊族群需個別評估:
-
自體免疫疾病患者(常見如 SLE、乾燥症 Sjögren syndrome、類風濕性關節炎 RA):因血液處於慢性發炎狀態,不適合使用 PRP 或 BMC 等自體血液製品。但這類患者仍可接受葡萄糖增生治療,只是需要留意治療後的發炎反應,與醫師密切追蹤。
-
關節過動症候群(Hypermobility Syndrome)患者: 這類族群特別容易出現關節不穩定的問題,是增生療法很適合的對象,但也因為結締組織本身的特性,治療後較容易復發。搭配系統性的運動訓練來強化關節穩定度,是讓療效持久的關鍵。
-
懷孕期間缺乏充分安全性數據,建議暫緩。
-
近 2 至 4 週內有類固醇注射史,可能干擾修復反應,需告知醫師。
台北維醫診所如何解決增生治療反覆發作的問題?
很多人在其他地方打過PRP,效果有限或很快復發,帶著疑問來到台北維醫診所。這個情況我們遇得不少,原因通常不是藥劑無效,而是整套治療邏輯有缺口。
1. 怕白花錢打沒效,高解析度超音波導引精準注射
在台北增生治療的實務經驗中,精準診斷是療效的前提。在台北增生治療的實務經驗中,精準診斷是療效的前提。
在台灣,目前並沒有「增生療法專科」這個部定專科。執行增生治療的醫師多具備復健科、骨科、神經外科或疼痛科背景,其中復健科在專科訓練過程中接觸增生療法的機會相對較多。國際上較具公信力的增生療法與超音波導引注射相關學會包括:美國骨科醫學會(AAOM)、美國肌肉骨骼超音波中心(MSKUS),以及世界疼痛學會(World Institute of Pain, WIP)主辦的 CIPS(Certified Interventional Pain Sonologist)認證。CIPS 不只考核超音波導引注射技術,更涵蓋疼痛診斷、肌骨解剖與臨床決策的整合能力,是目前國際上對超音波導引介入性疼痛治療最具代表性的專家認證之一。
台北維醫診所的醫師團隊具備 CIPS 認證與 AAOM、MSKUS 訓練背景,以高解析度超音波將藥劑精確注射到真正受損的韌帶、肌腱或關節部位,而非依靠體表標記定位。
舉例來說,足底筋膜炎患者的疼痛點看似在足跟,但實際損傷可能在筋膜的特定厚度層或筋膜與跟骨的附著處。毫米級的差距足以決定注射是否打到目標組織,超音波導引正是減少白打一針的基本保障。
2. 怕術後不知如何照顧,一站式專屬復健與運動處方
增生治療的注射只是啟動修復反應,若後續沒有對應的動作訓練與物理治療,修復後的組織不一定能恢復到支撐正常功能所需的強度。
台北維醫診所的醫師本身熟悉物理治療的評估框架,能在注射當下就規劃後續的動作訓練方向,並與診所內的物理治療師緊密配合。患者打完針後,可以直接在診所內進行物理治療與運動訓練,一站式解決術後照護的煩惱,確保整個療程的一致性。
3. 怕單一療法不夠全面,結合周全性增生注射與功能醫學
對於曾在其他地方治療但效果有限的患者,我們除提供高濃度二次離心PRP與進階再生藥劑選擇外,亦由功能醫學協同治療。
針對系統性問題如慢性發炎體質、營養缺乏、代謝異常影響修復能力的患者,能從更全面的角度優化治療環境,而不是單純依賴單一的注射療法。如果你也曾遇過類似瓶頸,或目前正在評估是否需要手術,歡迎與我們進一步討論適合你的專屬方案。
常見問題
Q1:增生治療會痛嗎?
注射時的疼痛程度因藥劑與部位而異,通常使用局部麻醉混入藥劑,施打當下多數患者能接受。高濃度葡萄糖的刺激感相對明顯,PRP則較溫和。注射後1至3天的局部痠脹是正常修復反應,不代表副作用,通常不需特別處理即會緩解。
Q2:健保有給付增生治療嗎?
健保不給付,目前台灣的增生治療全數為自費項目。費用依藥劑種類差異很大,葡萄糖注射依部位從 2,000 至 5,000 元不等,PRP 為 18,000 元/支,自體骨髓濃縮液 25,000 元/支。確認費用時建議同步詢問是否包含超音波導引——台北維醫診所的超音波導引費用已包含在治療費中,不額外收取。
Q3:打完增生治療可以運動嗎?
術後急性期前3至7天建議避免高強度衝擊性運動,但在符合醫師指示的前提下,輕度活動有助於促進血液循環,不需要完全臥床。之後的訓練計畫應由醫師或物理治療師根據你的修復進度個別指引,而非統一套用一個時間點。
Q4:增生治療有副作用嗎?
主要副作用多為注射後的局部痠脹感、短暫紅腫或壓痛,這些屬於發炎修復的正常過程,通常會在數天內自然消退。若由專業醫師在超音波導引下執行,發生嚴重神經或血管損傷的機率極低。
Q5:哪些人不適合打增生治療?
注射部位附近有活動性感染、嚴重凝血功能障礙、懷孕,以及近期使用類固醇的患者都需要謹慎評估或暫緩治療。自體免疫疾病患者(如 SLE、乾燥症、類風濕性關節炎)不適合使用 PRP 或 BMC,但仍可接受葡萄糖增生治療。嚴重關節退化且軟骨幾乎完全磨損的患者,再生效果有限,進階再生醫學或外科手術的評估會是更合適的方向。有特殊病史者建議在治療前告知醫師,讓醫師完整評估後再做決定。
(本文內容僅供衛教參考,實際治療方式仍須由專業醫師依個人病況、影像檢查與臨床評估後規劃。不同患者對增生治療、PRP 等療程的適應症、效果與恢復時間皆可能有所差異,請勿僅依網路資訊自行判斷或延誤就醫。)